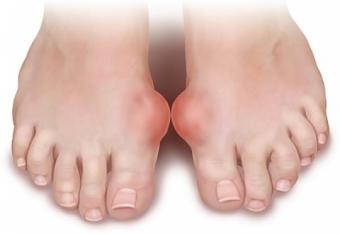
Guta la adult
20/10/17 (4511 vizualizari)
Bolnavii de gută se întreabă adesea ce pot face ca să se ajute, în loc sau în plus la tratamentul pe care îl administrează. Deşi există puţine dovezi despre careva recomandări privind administrarea gutei prin abordări non-farmaceutice, medicii adesea ignoră sfaturile privind tratamentele naturaliste şi, în general, existenţa unor astfel de recomandări.
În mod tradiţional, guta este considerată o abatere de la privilegiu şi bogăţie; bogăţia şi obezitatea au fost adesea asociate cu stereotipurile culturale. Există diferite contribuţii genetice şi dietice la hiperuricemie şi artrită gutoasă. Spre exemplu, nivelele de uraţi sunt legate de masă, însă guta este direct legată de obezitate, indiferent de indicele masei corporale (masa corporală în raport cu înălţimea). Astfel obezitatea în sine poate să nu anticipeze apariţia gutei. La bolnavii de gută obezi, reducerea graduală a masei corpului poate reduce şi nivelul de acid uric în sânge precum şi frecvenţa şi severitatea atacurilor de gută. Mai mult ca atât, există mai multe beneficii legate de sănătate în ceea ce priveşte reducerea graduală a masei coporale la bolnavii de gută obezi.
Cine şi când are nevoie de tratament?
Decizia de a începe un tratament de lungă durată orientat spre reducerea concentraţiei plasmatice a uratului trebuie să fie influenţată atât de riscul individual de a suferi în continuare atacuri de gută, cît şi de distrugerea tofică. Acest lucru se estimează prin succesul sau eşecul abordărilor non-farmaceutice şi schimbarea stilului de viaţă, persistenţa hiperuricemiei, iar la unii pacienţi – excreţia uratului în urină sub influenţa unei diete cu un nivel scăzut de purine. Doleanţele pacienţilor şi riscurile relative asupra diverselor tratamente disponibile reprezintă alţi factori de risc de importanţă majoră.
Bolnavii de gută în stadie incipientă
Persoanele supuse investigării: toţi pacienţii care au suferit un singur atac de gută.
Recomandări:
Guta, care nu prezintă complicaţii, tratamentul specific de lungă durată de reducere a concentraţiei plasmatice a uratului trebuie prescris doar în cazul survenirii altor atacuri de gută în timpul unui an.
Comentarii:
Modificările stilului de viaţă pot fi eficiente în prevenirea atacurilor de gută ulterioare. 40% din pacienţii, care au suferit de un atac, nu vor fi supuşi unui nou atac în decurs de un an. De aceea, nu se recomandă un tratament de lungă durată pacienţilor care au suferit un atac de gută. Totuşi, în decurs de 3 ani, cca 80% din pacienţi vor suferi un al doilea atac. Fiind informaţi despre riscurile şi beneficiile medicamentelor, mulţi dintre pacienţi vor dori să înceapă tratamentul de reducere a acidului uric după primul atac de gută pentru a încerca evitarea atacurilor ulterioare. Deşi deciziile pacienţilor trebuie respectate, totuşi începerea unui tratament trebuie hotărâtă de pacient împreună cu medicul său de familie. Toate riscurile posibile, costurile şi beneficiile trebuie luate în consideraţie, iar importanţa aderării la regimul stabilit trebuie pusă în valoare.
Pacienţii supuşi stadiei avansate
Persoanele supuse investigării: toţi pacienţii care suferă de un atac al artritei gutoase şi stadiei avansate a maladiei.
Recomandări:
Este necesar un tratament special imediat după apariţia atacului de gută conform grupelor următoare:
- Pacienţii cu tofi gutoşi vizibili
- Pacienţii care suferă de insuficienţă renală
- Pacienţii cu calculi renali
- Pacienţii care trebuie să continuie tratamentul cu diuretice
Comentarii:
Riscurile atacurilor ulterioare sunt mai mari în cazul acestor grupuri de pacienţi şi pot avea loc afecţiuni ale rinichilor sau articulaţiilor dacă nu este administrat un tratament la timp.
Rolul dietei, restricţiile privind consumul de alcool, modificarea stilului de viaţă şi alte abordări non-farmaceutice în administrarea tratamentului contra gutei
Recomandări:
- Iaurturile cu lapte degresat şi/sau cu puţine grăsimi.
- Sursele de proteine din boabe de soia şi legume.
- Din fructe – cireşele proaspete sau conservate.
- Restricţii la alimentarea cu produse bogate în purine (<200 mg/zi).
- Evitarea alimentelor din ficat, rinichi, moluşte şi din drojdie.
- Restricţii generale referitor la consumul de proteine.
- Reducerea consumului de carne roşie.
Comentarii:
Încercările de a ţine sub control guta şi hiperuricemia prin restricţii dietice a purinelor au fost abandonate pe larg în anii 1950 odată cu apariţia medicamentelor uricosurice eficiente şi a Allopurinolului în 1960. Allopurinolul s-a dovedit a fi mai eficient decât restricţiile la dieta cu purine în diminuarea nivelului uratului. Totuşi, opinia experţilor, bazată pe experienţă clinică la bolnavii de gută în cea de-a treia stadie, afirmă că anumite restricţii la consumul de purine sunt utile pentru a ţine sub control situaţia privind evoluţia gutei şi a hiperuricemiei la mulţi din pacienţi, în special la persoanele care suferă de insuficienţă renală şi la cei care consumă un număr excesiv de purine.
O dietă cu foarte puţine purine poate reduce nivelul uraţilor în sânge până la 10–15%, ceea ce va fi de folos în reducerea riscului accesului cu gută. Conţinutul total de purine al unui produs alimentar este mai puţin important decât cantitatea consumată regular. Conţinutul aproximativ de purine a diferitor produse este inclus într-un tabel de date referitor la gută şi dietă accesibil pacienţilor şi practicienilor (www.ukgoutsociety.org).
Practica arată că consumul zilnic de purine în volum de 200 mg poate fi atins evitând consumul de produse cu un conţinut bogat de purine aşa ca: crustaceele, produsele secundare şi sardinele şi consumul moderat de alte produse relativ bogate în purine cum este carnea de pasăre sălbatică. Aşa legume ca ciupercile, sparanghelul, conopida, spanacul, lintea şi soia sunt de asemenea bogate în purine, însă studiile recente arată că dietele vegetariene bogate în purine se asociază cu reducerea nivelului de acid uric în sânge şi mai puţin predispun la gută decât dietele bogate în purine care conţin produse din peşte. Aceasta se datorează faptului că accesul la purine variază de la un produs la altul şi depinde de conţinutul de energie al fiecărui produs şi de nivelul până la care constituenţii produsului sunt hidrolizaţi în tubul digestiv.
Ratele de producere endogenă a purinelor sunt sporite la pacienţii care urmează diete bogate în protein şi de regulă se recomandă ca consumul de proteine să nu depăşească 70 g/zi, cu toate că restricţiile la dietele cu proteine sunt mai puţin importante decât restricţiile la dietele cu purine.
Există un paradox în faptul că dietele bogate în proteine pot fi asociate cu excreţia sporită de acid uric şi reducerea nivelului de acid uric în sânge. Acest lucru este extrem de evident în cazul dietelor ce conţin proteine din lapte şi soia. Consum de iaurt zilnic reduce considerabil nivelul de acid uric în sânge, iar consumul zilnic de iaurt degresat sau două pahare (480 ml) de lapte degresat a fost asociat cu o reducere semnificativă a îmbolnăvirilor de gută.
Există legături puternice între hiperuricemie, gută şi diabetul zaharat de tip 2, rezistenţa la insulină şi sindromul metabolic. Aceasta demonstrează importanţa colosală pentru medici şi pacienţi deopotrivă de a atribui guta „flagului roşu” pentru riscul cardiovascular sporit. În urma unui studiu observaţional, specialiştii sud-africani au descoperit că o dietă cu un procent redus de calorii – până la 1600/zi – şi bogată în proteine au redus nivelul uraţilor în ser şi frecvenţa acceselor de gută. Carbohidraţii rafinaţi au fost înlocuiţi prin carbohidraţi complecşi iar grăsimile saturate – prin grăsimi polinesaturate şi mononesaturate. Alte studii referitor la pierderea în greutate şi consumul sporit de fibre accentuează asupra potenţialului de manipulare a dietei pentru a spori beneficiile asupra gutei, precum şi asupra problemelor cardiovasculare la bolnavii de gută
Calculi renali şi guta
Persoanele supuse investigării: toţi pacienţii diagnosticaţi cu gută şi scurtă istorie a urolitiazei.
Recomandări:
- Consumul a cel puţin 2 litri de apă pe zi.
- Alcalinizarea urinei cu Citrat de caliu (60 mEq/zi) în cazul formării periodice a pietrelor.
- Evitarea deshidratării.
Comentarii:
Bolnavii de gută cu afectare renală trebuie să consume lichid suficient, cel puţin 2 litri/zi, pentru a asigura volumul mare de urină şi a reduce riscul formării calculelor. Apa, sucul de fructe, dulci sau fără zahăr, laptele degresat sau semidegresat, ceaiul şi cafeaua sunt binevenite în asemenea cazuri. În ciuda diurezei medii care rezultă din consumul băuturilor ce conţin cofeină şi teobromină, nu apare problema deshidratării, iar consumul a circa 5 ceşti de cafea pe zi are o importanţă modestă asupra efectului uricosuric.
Alcalinizarea urinei rezultă în dizolvarea pietrelor acidului uric în 4–6 săptămâni.
Menţinerea pH urinei între 6.0 şi 6.5 poate fi realizată cu bicarbonat de sodiu sau citrat de sodiu.
Studii de ultimă oră au raportat despre o menţinere mai bună a pH urinei şi excluderea formării pietrelor la peste 90% din 8 pacienţi cu citrat de potasiu (30–80mEq/zi).
Alcoolul
Persoanele supuse investigării: toţi pacienţii diagnosticaţi cu gută şi consumul sporit de alcool.
Recomandări:
- Restricţiile privind consumul de alcool până la mai puţin de 21 unităţi/săptămînă (la bărbaţi); 14 unităţi/săptămînă (la femei).
- Două pahare cu vin/zi a câte 125 ml fiecare sunt benefice.
- De exclus berea, băuturile tari şi vinurile concentrate.
- Cel puţin 3 zile în săptămână nu consumaţi alcool.
Comentarii:
Dovezile recente obţinute în urmă unui studiu cu durata de 12 ani de către un grup de circa 50000 specialişti, au confirmat presupunerea că consumul de alcool este un mare factor de risc în dezvoltarea maladiei guta, în special consumui băuturilor acloolice tari şi berii. Consumul regulat de două pahare de vin nu se asociază cu un risc prea mare de apariţie a gutei.
Riscul în cazul consumului berii este cel mai mare deoarece ea este o sursă de purine.
Totodată, amatorii de bere sunt predispuşi supraponderalităţii. Nu există studii publicate referitor la berea ce conţine un volum redus de alcool, dar totuşi riscul de apariţie a gutei la persoanele care consumă bere cu alcool redus este mai mic decât la persoanele care consumă bere cu un volum sporit de alcool. Alcoolul de asemenea poate influenţa asupra tratamentului cu medicamente.
Cât de curând după un atac de gută trebuie iniţiat tratamentul de lungă durată?
Persoanele supuse investigării: toţi bolnavii afectaţi de gută acută sau sub-acută, care au nevoie de tratament cu medicamente de diminuare a acidului uric.
Recomandări:
Din cauza că iniţierea tratamentului de reducere a acidului uric în ser poate rezulta în un atac de gută se prescrie profilaxie cu colchicină sau AINS. Se recomandă iniţierea tratamentului de reducere a acidului uric peste o săptămână sau două după rezolvarea accesului de gută.
Experienţa clinică arată că iniţierea tratamentului de reducere a acidului uric înainte de momentul recomandabil poate prelungi atacul acut.
În cazul apariţiei accesului acut pe fon de tratament de reducere a acidului uric în ser doza preparatului hipouricemiant nu se modifică, pentru a evita agravarea atacului acut.
Concentraţia plasmatică a acidului uric trebuie măsurată regulat?
Menţinerea concentraţiei plasmatice a uratului la <300 mmol/l este esenţială. Se recomandă:
- Controale trimestriale în primul an
- Ulterior, în lipsa acceselor acute se recomandă controale de 2 ori în an.
Protocol clinic naţional ”Guta la adult”, Chişinău 2014
 Inamicul numărul 1 al picioarelor frumoase
Inamicul numărul 1 al picioarelor frumoase